Неврологические нарушения являются одними из первых симптомов ОП. Их преимущественная локализация и выраженность определяет характер и степень тяжести осложнений. Наиболее часто встречаются нейровисцеральные кризы: боли в животе разлитого характера, интенсивность которых может быть как слабой, так и резчайшей, сопровождающиеся тошнотой, рвотой и задержкой стула (вследствие пареза кишечника из-за порфирической нейропатии). При осмотре — вздутие живота, при пальпации брюшной стенки — умеренная её болезненность во всех отделах, аускультативно — ослабление перистальтики. Симптомы раздражения брюшины, как правило, отсутствуют. Обращает на себя внимание тахикардия (пульс иногда достигает 140 — 170 ударов в минуту), артериальная гипертензия.
Кроме нейровисцеральных кризов, к неврологическим нарушениям относятся периферическая нейропатия, энцефалопатия и психические нарушения.
При неадекватном лечении или его отсутствии у пациентов начинают прогрессировать явления моторной нейропатии: вначале появляется тетрапарез, при этом специфичным для ОП является первоначальное поражение верхних конечностей и лишь затем нижних, причем проксимальные отделы страдают больше, чем дистальные. Парезы обычно симметричны, сопровождаются сильными нейропатическими болями.
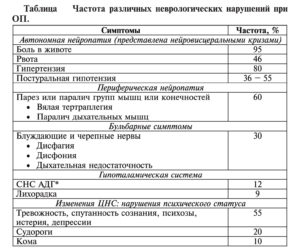
Распространенность неврологических изменений при ОП представлена в таблице.
В развитии нейровисцеральных кризов ведущую роль играет повышенная продукция АПК вследствие воздействия провоцирующих факторов. АЛК обладает не только прямой нейротоксичностью, но, благодаря нарушению окислительных процессов и глута- матергической передачи, вызывает повреждение нейронов. Все это приводит к повреждению нервных волокон, имеющих ацетилхолиновый медиатор передачи импульса. Возможно, что АЛК и ПБГ, выполняя роль «ложных медиаторов», могут взаимодействовать с соответствующими рецепторами в коре, гипоталамусе, лимбической системе, среднем мозге.
Кроме того, причиной поражения нервной системы может быть дефицит в нервной ткани гем-содержащих ферментов, вовлеченных в транспорт электронов и метаболизм многих эндогенных и экзогенных соединений, а также истощение (вследствие повышенного расхода) незаменимых субстратов или кофакторов (пиридоксальфосфата, цинка, глицинаидр.).
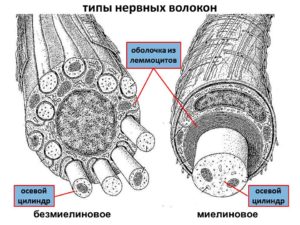 Разные исследователи приводят разные патофизиологические обоснования нейропатии. В последние годы наиболее принята гипотеза, согласно которой причиной нейропатии является аксональная дегенерация без первичной демиелинизации. При прогрессировании заболевания развивается вторичная демиелинизация. В пользу этой гипотезы говорит факт участия в патологическом процессе как толстых миелинизированных, так и тонких миелинизированных и немиелинизированных нервных волокон. Электрофизиологические и патоморфологические исследования подтверждают типичный процесс дистального распада аксонов.
Разные исследователи приводят разные патофизиологические обоснования нейропатии. В последние годы наиболее принята гипотеза, согласно которой причиной нейропатии является аксональная дегенерация без первичной демиелинизации. При прогрессировании заболевания развивается вторичная демиелинизация. В пользу этой гипотезы говорит факт участия в патологическом процессе как толстых миелинизированных, так и тонких миелинизированных и немиелинизированных нервных волокон. Электрофизиологические и патоморфологические исследования подтверждают типичный процесс дистального распада аксонов.
Поражению периферической и центральной нервной системы способствуют артериальная гипертензия и локальный спазм сосудов, вызывающих ишемию и сегментарную демиелинизацию. Артериальная гипертензия при острой порфирической атаке обусловлена либо непосредственным влиянием АПК и ПБГ на сосудистую стенку, либо повреждением нервных волокон, ответственных за проведение импульсов к бульбарному вазопрессорному центру от каротидного синуса.
 Нейровисцеральный криз, протекающий у больных ОП под маской «острого живота», приводит к тому, что пациентам выполняются оперативные вмешательства, которые оказываются эксплоративными. При проведении анестезиологического пособия во время этих операций нередко используются барбитураты, а в послеоперационном периоде антибиотики цефалоспоринового ряда — препараты, провоцирующие усиление порфирической атаки.
Нейровисцеральный криз, протекающий у больных ОП под маской «острого живота», приводит к тому, что пациентам выполняются оперативные вмешательства, которые оказываются эксплоративными. При проведении анестезиологического пособия во время этих операций нередко используются барбитураты, а в послеоперационном периоде антибиотики цефалоспоринового ряда — препараты, провоцирующие усиление порфирической атаки.
Иногда первым симптомом ОП является судорожный синдром. Эпилептиформная активность обусловлена как водноэлектролитным дисбалансом вследствие синдрома неадекватной секреции АДГ и гипонатриемии, так и поражением головного мозга из-за нейротоксичности предшественников порфирина.
Дифференциальнуую диагностику порфирической нейропатии следует проводить с отравлением свинцом, синдромом Гийена- Барре, наследственной тирозинемией.
При свинцовой интоксикации клиническая картина будет практически совпадать, однако необходимо обратить внимание на наличие серо-голубой каймы на деснах, анемии с базофильной зернистостью лейкоцитов, увеличение содержания свинца в крови и моче, резкое увеличение экскреции АЛК с мочой и копропорфирина с калом при незначительном увеличении экскреции ПБГ и уропорфирина.
Для синдрома Гийена-Барре не характерны абдоминальные боли, психические расстройства, сохранность рефлексов ахилловых сухожилий. В лабораторных данных: при исследовании спинномозговой жидкости обнаруживается выраженная белковоклеточная диссоциация, при элекгронейромиографии — резкое снижение скорости проведения импульса.
При наследственной тирозинемии возникает тяжелое поражение нервной системы и печени. Повышение экскреции АЛК связано, как полагают, с индукцией АЛК-синтетазы накапливающимися в тканях метаболитами тирозина.







(1) комментарий